عفونت هاي زخم هاي جراحی
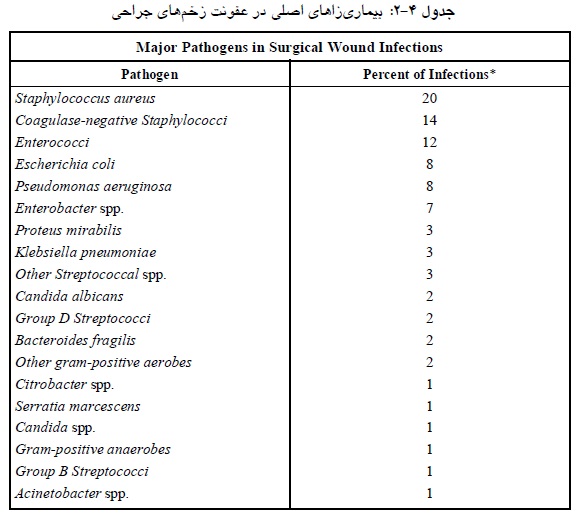
در کشورهاي غربی با وجود کوشش هاي فراوان در جهت جلوگیري از بروز عفونت هاي زخم محل جراحی (به عنوان یکی از مهمترین عفونت های بیمارستانی) از 34 میلیون جراحی انجام شده در سال حدود300 تا 800 هزار مورد عفونت زخم گزارش شده است.
میزان ابتلا به عفونت هاي محل جراحی به موارد زیر بستگی دارد:
1- عوامل مرتبط با بیمار؛ مانند ایمنی، وضع تغذیه و ابتلا به دیابت.
2- عوامل مرتبط با روش کار؛ مانند استفاده از وسایل در محل یا ضربه به بافت میزبان درحین انجام جراحی.
3- عوامل مرتبط با ارگانیسم بیماريزا؛ مانند قدرت تهاجم ارگانیسم به بافت، میزان تحمل ارگانیسم در مقابل پاسخ هاي دفاعی میزبان و همچنین تحمل آنتی بیوتیک ها
4-پروفیلاکسی ضدمیکروبی قبل از جراحی؛ فلور داخلی بیمار یکی از عوامل و منابع عفونت باکتریایی است (عفونتهاي اندوژن) مثلاً افراد مبتلا به دیابت و افراد همودیالیزي در بیش از 50 درصد موارد با استافیلوکوك اورئوس کلنیزه شده اند. حتی با وجود استفاده از تکنیک هاي ضدعفونی کننده جدید و پروفیلاکسی آنتی بیوتیکی، کلنیزاسیون با استافیلوکوك اورئوس بزرگترین خطر در عفونتهاي زخم است.
تحقیقات انجام شده نشان داده اند که میزان عفونت در جراحی قلب براي ناقلین 8 درصد و در افراد غیرناقل 1/1 درصد است. اگر چه روش هاي جدید ضدعفونی می توانند موجب کاهش میکروفلوراي پوست شوند، اما باعث حذف کامل آنها نمی شوند. زیرا حدود 20 درصد از باکتري هاي پوست در زوائد آن مانند فولیکول هاي مو و غدد سباسه لوکالیزه می شوند و به علت اینکه در مکان هاي زیر سطح پوست مقیم هستند، با مواد ضدعفونی کننده از بین نمی روند.
حتی در جراحی هاي مناطق تمیز خطر عفونت هاي پس از جراحی 1-5 درصد تخمین زده می شود. براي مثال، میزان عفونت هاي زخم حاصل از جراحی هاي ارتوپدي به نسبت پایین است (2-6/8 درصد) و اغلب منبع آلودگی در خارج از بدن قراردارد (اگزوژن) میزان آلودگی خارجی به میزان استفاده از روش هاي کنترل و پیشگیري بستگی دارد. مانند فیلتراسیون هواي محل جراحی، ضدعفونی پوست محل جراحی و استفاده از مواد ضدعفونی کنندi مناسب.
میزان عفونت هاي جراحی در جراحی هاي مناطق آلوده (کثیف) 27 درصد تخمین زده می شود که به علت کثرت میکروب هاي اندوژن در محل جراحی است. براي مثال درباره جراحی هاي روده بزرگ و سر و گردن که احتمال آلودگی با باکتري هاي اندوژن وجود دارد، احتمال ابتلا به عفونت هاي زخم بالا است.
به جز جراحی هاي مناطق تمیز، عفونت هاي زخم اغلب عامل پلی میکروبیال(چندمیکروبی) دارند که شامل آلودگی با میکروارگانیسم هاي هوازي و بیهوازي است. به طور متوسط آلودگی با پنج گونه مختلف در عفونت هاي محل جراحی کولورکتال دیده می شود.
به طور کل، عفونت هاي محل جراحی (SSI) در سه گروه طبقه بندي می شوند:
عفونتهاي سطحی
عفونتهاي عمقی
عفونت اعضا و فضاهاي داخلی و عمقی
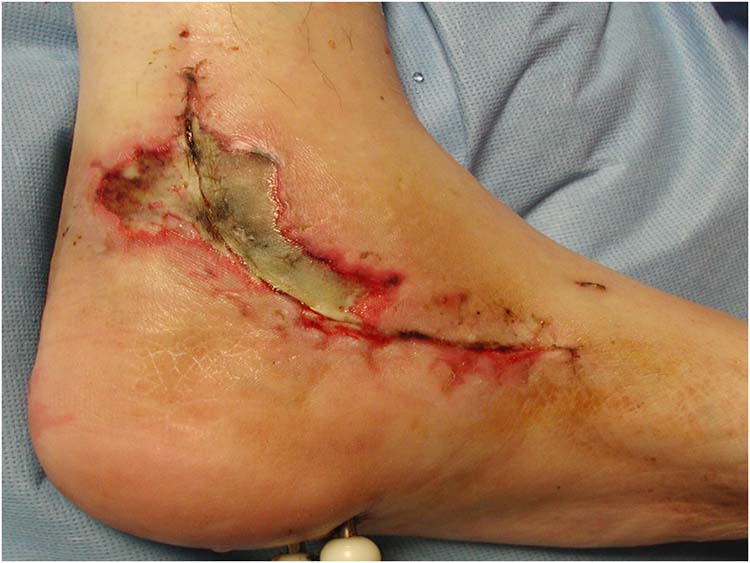
در بیماران بستري در بیمارستان، عفونت هاي جلدي و زیرجلدي، آبسه ها و سینوس هاي عفونی در محل Instrumentation (به استثناي برش محل جراحی) همچنین، عفونت هاي نواحی آسیب پذیر مثل زخم هاي بستر عفونی شده و عفونت زخم هاي دیابتیک را نیز باید در نظر گرفت.
عفونت هاي سطحی را معمولاً یک یا بیش از یک ارگانیسم ایجاد می کنند که از انواع بیماريزاي قوي، فرصت طلب یا ضعیف هستند و کانون اصلی سطح پوست، دستگاه تنفسی، دستگاه گوارش یا ارگانیسم هاي پراکنده در محیط است. درحالی که عفونت هاي عمقی و آبسه هاي اعضا و فضاهاي داخلی را معمولاً یک ارگانیسم بیماريزاي واحد ایجاد می کند.
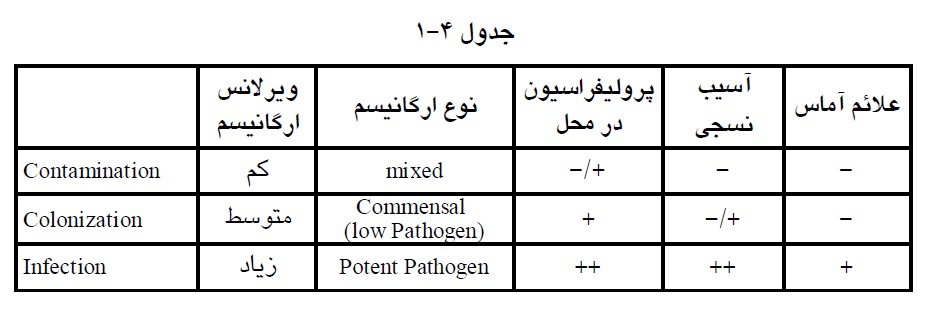
تعریف دقیق عفونت (Infection) و تفکیک آن از کلنیزاسیون (Colonization) و همچنین آلودگی (Contamination) دشوار است.
Contamination: زخم ها و سایر ضایعه هاي باز بدن به آلودگی بسیار حساس هستند و توسط میکروارگانیسم هاي متنوع سطح بدن و محیط آلوده می شوند. این میکروارگانیسم ها ابتدا به تعداد کم در محل وجود دارند و معمولاً پس از استقرار و ایجاد آلودگی با همان تراکم اولیه باقی می مانند و ممکن است تکثیر یابند
Colonization: اگر ارگانیسم از انواع بیماريزاي ضعیف (Commensal) باشد تکثیر آن در محل کلنیزاسیون اولیه به بافت میزبان آسیب نمی زند یا میزان آسیب نسجی خفیف است.
Infection: وقتی بروزمی کند که یک یا چند ارگانیسم آلوده کننده بر مکانیسم هاي دفاعی و پاکسازي کننده میزبان غلبه کنند و به تعداد زیاد تکثیر شوند و بافتهاي میزبان را مورد تهاجم قرار دهند
عوامل اصلی تعیین کننده سیر بالینی ضایعه:
بیماريزایی ارگانیسم؛
توان دفاعی موضعی و سیستمیک میزبان.
بنابراین، آگاهی از وضعیت دفاعی موضعی و سیستمیک میزبان در تفسیر یافته هاي باکتریولوژیک و میزان اهمیت بالینی آنها ضروري است.
از آنجا که ارگانیسم هاي بالقوة پاتولوژن (PP) بسیار وسیع هستند، کسب آگاهی از مشخصات بالینی عفونت جلدي، زیرجلدي و شرح حال بیمار براي قضاوت و تفسیر صحیح یافته هاي باکتریولوژیک در آزمایشگاه ضروري است. براي مثال، ارتباط قوي و مشخصی بین استافیلوکوك اورئوس و پیدایش پوستول، جوشهاي چرکی و کاربانکل و آبسه هاي لوکالیزه وجود دارد. به همین شکل، استرپتوکوکوس پیوژن عموماً باعث بروز ضایعات رو به گسترش مثل باد سرخ می شود.
عفونت هاي محل جراحی باید طی 30 روز پس از عمل جراحی اتفاق افتاده باشد و اگر ایمپلنت در محل عمل جراحی قرار داده شود، این زمان به یک سال افزایش می یابد.
وجود یکی از معیارهاي زیر براي تأیید تشخیص ضروري است:
- ترشح چرك از محل زخم و خروج ترشح چرکی از درن
- جداشدن ارگانیسم از ترشح چرکی(کشت مثبت)
- تأیید رادیولوژیک یا هسیتولوژیک
- تشخیص بالینی پزشک معالج.
توجه:
1- عفونت محل ختنه را نباید به عنوان عفونت گزارش کرد.
2- آماس و ترشح مختصر محل بخیه را نباید به عنوان عفونت گزارش کرد.
3- التهاب محل زخم را نباید به عنوان عفونت گزارش کرد.