برچسب: ضدعفونی

ضدعفونی زخم و غشای موکوسی با ضدعفونی کننده اکتنی سپت
اکتنی سپت یک ترکیب ضد عفونی کننده پوست و لایه های مخاطی است. محدودیت سنی در استفاده از این فرآورده وجود ندارد. این فرآورده قبل , بعد و درطی روند جراحی لایه های مخاطی , زخمها و پیوند اپیتلیوم و پوست , حین و پس ازجراحی های حفره شکمی , شستشو و ضد عفونی طی اعمال جراحی با شکستگی باز و تمامی درجات مختلف سوختگی ها , پانسمان زخمها و بخیه ها , در درمان حمایتی (مکمل) عفونتهای پوست و بیماری Athlete’s foot , جهت شستشوی چشم و در اعمال Root canal دندانپزشکی بسیار مناسب است.
طریقه مصرف
اکتنی سپت یک محلول آماده مصرف است اما برای مقاصد بخصوصی میتوان غلظت آنراباآب استریل به نصف حتی یک سوم کاهش داد. بسته به نوع کاربری, محلول(رقیق شده ویا اصلی) رابطورمستقیم , تا حدی که سطح یا ناحیه مورد نظربرای ضد عفونی شدن را کاملا تر کند استفاده کنید. مدت یک دقیقه رابه محلول زمان دهید تافعالیت آن کامل شود. لایه های پانسمان پس از خشک شدن کامل اکتنی سپت مئ توانند بکارروند.
خواص میکروبیولوژیک
اکتنی سپت برعلیه باکتری هااعم ازهوازی و بیهوازی, گرم مثبت یاگرم منفی,استافیلوکوک مقاوم به متی سیلین (MRSA), کلامیدیاومایکوپلاسما,قارچهاومخمرها, پروتوزوآها(مثل تریکوموناس) و ویروس هامانند هرپس ویروس و ویروس های انواع هپاتیتهای C,B وD و ویروس مولد بیماری ایدز(HIV) موثراست .
موارد احتیاط
■ درصورت وجودحساسیت ثابت شده به هریک از اجزای فرآورده, آنرااستفاده نکنید.
■ اکتنی سپت نباید بامحصولات حاوی PVP-Iodine مصرف شود.
■ فرآورده نباید مستقیما با مجرا یا پرده گوش تماس پیداکند.
■ ازمصرف محلول پس از دوره انقضا خودداری کنید.
■ ازنگهداری فرآورده در جاهای گرم بپرهیزید.
■ ازدسترس اطفال دورنگهداشته شود.
■ همیشه اکتنی سپت راازظرف اصلی آن بردارید وازمخلوط کردن آن با سایرترکیبات خودداری نمائید.
■ برای رقیق کردن محلول دقت کنید از آب استریل استفاده شود.

بهداشت دست یک اصل مهم در مراکز درمانی
بهداشت دست
موارد شستن دست با آب و صابون:

تعریف عفونت بیمارستانی و انواع شایع آن
تعريف عفونت هاي بيمارستاني و انواع آن
تعریف عفونت بیمارستانی
ﺍﻫﻤﻴﺖ ﻋﻔﻮﻧﺖ ﺑﻴﻤﺎﺭﺳﺘﺎﻧﻲ
انواع عفونت هاي بيمارستاني عبارتند از :
عفونت زخم عمل جراحی
عفونت خون یا سپسیس (sepsis)
عفونت هاي ادراري
پنوموني ( عفونت تنفسي )
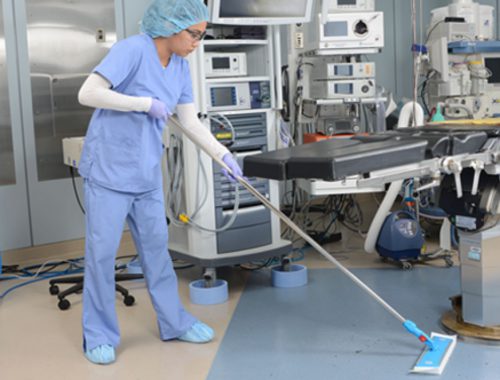
نحوه ضدعفونی و گندزدایی کف، دیوار و سقف
مراحل ضدعفونی کف


ملاحظات خاص در کنترل عفونت در دندانپزشکی
ملاحظات خاص در کنترل عفونت در دندانپزشکیطبق تعاریف بین المللی وسایل نیمه بحرانی در دندانپزشکی وسایلی هستند که با مخاط دهان بیمار در تماس قرار می گیرند. |
|
طبق تعاریف بین المللی وسایل نیمه بحرانی در دندانپزشکی وسایلی هستند که با مخاط دهان بیمار در تماس قرار می گیرند. از این وسایل می توان به هندپیس های پرسرعت و کم سرعت (توربین ها و آنگل ها)، اسکیلرها و نوک پوار آب و هوا اشاره کرد. رعایت موارد احتیاط در مورد این وسایل ضروری می نماید.
وسایل از نظر اتصالشان به شلنگ های آب و هوای یونیت به 2 گروه تقسیم می شوند: 1) وسایلی که قابلیت جداسازی از شلنگ را دارند 2) وسایلی که قابلیت جداسازی از شلنگ را ندارند
وسایل گروه اول علاوه بر ضدعفونی و پاکسازی، نیاز به استریل کردن توسط اتوکلاو دارند. در ارزیابی کلینیکی توربین ها نشان داده شده است که شستن و روغن کاری، حیاتی ترین عوامل در حفظ عملکرد و دوام آن هاست.
وسایل گروه دوم گرچه مستقیماً وارد حفره دهان بیمار نمی شوند، ولی می توانند ضمن درمان های دندانپزشکی در معرض آلودگی بالقوه قرار گیرند. این وسایل باید با روکش های یکبار مصرف پوشانده شوند؛ پس از هر بیمار روکش های قبلی دور انداخته و از روکش های جدید استفاده شود.
هندپیس ها در دندانپزشکی از اهمیت خاصی برخوردارند و مراحل تمیز کردن، ضدعفونی و استریلیزاسیون خاص خود را دارند. برای تمیز و ضدعفونی کردن دو مرحله اساسی وجود دارد:
تمیز کردن و ضدعفونی سطح بیرونی هندپیس ها میتواند هم به صورت دستی و هم با دستگاه های اتوماتیک انجام شود. برای این کار می توان از محلول های آماده به مصرف الکلی (میکروزید آ اف، رپید آ اف) و یا کنسانتره های با پایه آمونیوم چهارظرفیتی (گیگاسپت، پرفکتان اندو)استفاده کرد.
برای ضدعفونی و استریل سطوح داخلی هندپیس ها، با توجه به اصطکاک بین این سطوح و خطر خوردگی و از بین رفتن آنها، ضروری است که قبل از قرار دادن آنها در اتوکلاو یک مرحله روغن کاری صورت گیرد.
اکثر هندپیس ها باید قبل از عمل استریلیزاسیون روغن کاری شوند. روغن مورد استفاده باید شرایط خاص در زمان استریلیزاسیون را داشته باشد. روغن های فارماکوپه حائز این شرایط هستند. کپسول اسپری روغن را به خوبی تکان دهید تا روغن، حلال و ماده پیشران با هم مخلوط شوند. روغن را یکبار اسپری نمایید. پس از اسپری کردن، هندپیس را به صورت وارونه در ظرفی قرار دهید و اجازه دهید تا روغن اضافی از سر آن خارج شود و روغن های اضافی را با دستمال تمیز کنید. توجه داشته باشید که این مرحله بسیار مهم است چرا که اگر روغن باقیمانده اضافه در معرض حرارت های بالا (هنگام استریلیزاسیون) قرار بگیرد، باعث چسبندگی قسمت های متحرک داخلی هندپیس شده و آن را خراب می کند. علاوه بر هندپیس ها موارد مهم دیگری در دندانپزشکی وجود دارد که در ادامه مورد بحث قرار خواهد گرفت.
سر ساکشن ها یکبار مصرف هستند و باید پس از هر بیمار دور انداخته شوند، اما سطح داخلی لوله ساکشن توسط دبری و میکروارگانیسم ها، آلوده باقی می ماند. حالا اگر فشار درون حفره دهان بیمار از فشار موجود در ساکشن یونیت کمتر شود، مایعات از درون ساکشن به بیرون (یعنی محیط دهان) برمی گردند. یکی از دلایل این کاهش فشار بستن لب های بیمار در اطراف لوله ساکشن است. این کار اقدامی کاملاً غلط است و این خلأ نسبی را ایجاد کرده و باعث برگشت مواد داخل ساکشن به دهان می گردد. از آنجایی که بسته شدن لب های بیمار ناخودآگاه صورت می گیرد و عملاً کنترلی روی آن نمی توان داشت، الزامی است که سطوح داخلی لوله ساکشن ضدعفونی و استریل گردد.
مورد دیگر نمونه های بیوپسی هستند که از بافت های نرم و یا سخت دهان گرفته می شود. شخص نمونه گیر، باید از ابزار محافظت شخصی استفاده کند. نمونه برداشته شده در فرمالین 10% یا محلول های مشابه دیگر قرار گرفته و به لابراتوار ارسال می شود. روی ظرف حمل آن نیز باید عبارت خطر زیستی نصب شده باشد. در مورد دندان های کشیده شده نیز دو حالت وجود دارد؛ دندان های دور انداختنی و دندان های مورد استفاده در مراکز آموزشی. دندان های کشیده شده دور انداختنی جزو زباله های عفونی محسوب می شود و باید طبق دستورات مرتبط با استانداردهای بین المللی و ملی امحا شوند. در مورد دندان های کشیده شده که قبلاً با آمالگام پر شده اند، باید توجه داشت که نباید با سایر زباله های عفونی دفع شوند؛ چرا که زباله های پزشکی معمولاً سوزانده می شوند. گاهی از دندان های کشیده شده برای امور آموزشی پری کلینیکی استفاده می شود. در این حالت باید دندان کاملاً تمیز شده و خون و دبری و هرگونه آلودگی حذف گردد و سپس آن را اتوکلاو کرد. |
