واشینگ اتاق عمل-مراحل تمیز کردن، شستشو و ضدعفونی اتاق عمل
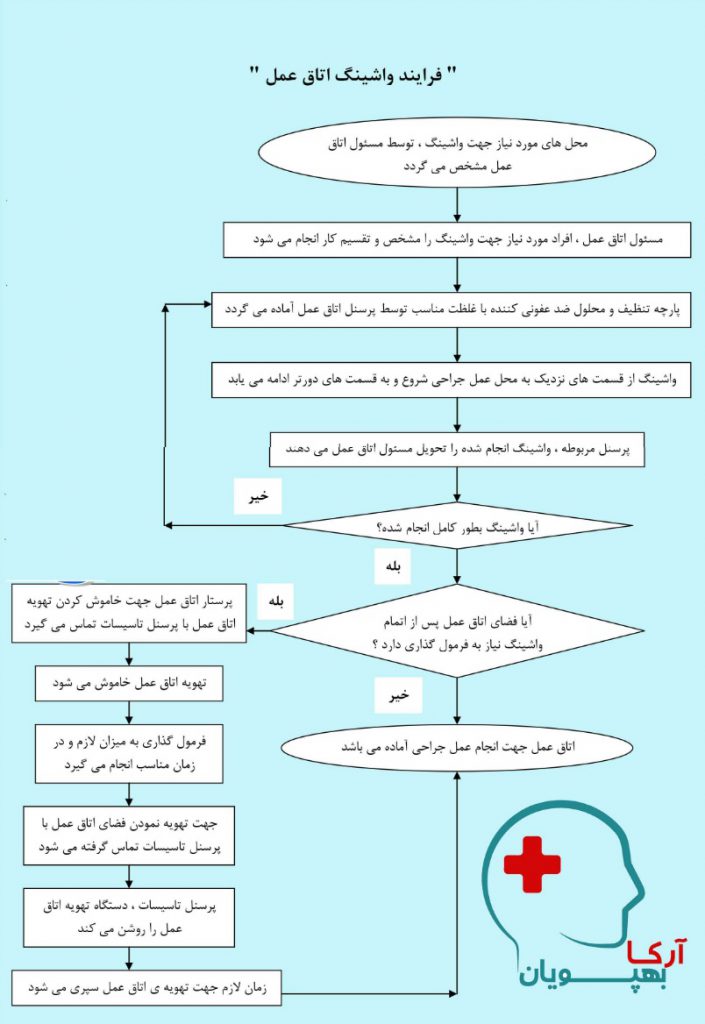
فرایند واشینگ اتاق عمل ، یکی از اصول پایه و روزانه هر اتاق عمل محسوب می شود و باید به آن توجه اساسی نمود و هر پرسنل اتاق عمل از اهمیت این موضوع آگاه است و این فرایند به قدری مهم است که از معیارهای اصلی کنترل عفونت در اتاق عمل محسوب می شود و در صورت عدم انجام صحیح این فرایند در اتاق عمل تیترهای آلودگی اتاق عمل بالا رفته و منجر به عفونت های مکرر در بیماران می گردد و باید این فعالیت روزانه به نحو احسن انجام شود.
معمولا فرایند واشینگ اتاق عمل روزانه حداقل سه مرتبه در هر اتاق عمل انجام می شود و بسته به نوع جراحی های انجام شده در اتاق عمل می تواند دفعات آن بیشتر یا کمتر گردد.
نحوه واشينگ در اتاق عمل :
شستشو از بالا ترین قسمت مثل :چراغ سياليتيک شروع می شود ،کليه قسمتها حتی پایه وسایل با حرکت دورانی پارچه تمييز می شوند. کليه وسایل اتاق عمل اعم از ثابت و متحرک مانند : کوتر ،چراغ های سيا ليتيک ،نگاتو سکوپ، فلواسکوپ ، ساکشن و غيره به دقت تميز و ضد عفونی می شود ، پس از اتمام سطح ، کف کاملاً تميز می شود.این شستشو در آغاز و پایان هرروز باید انجام شود. تميز کردن تخت و ميز و سطوح و کف در بين اعمال جراحی نيز بایستی انجام شود. شستشوی کامل تمام محوطه ی اتاق عمل ، انبار ، پکنيگ ، دیوارها، سقف و چراغ های سقفی می تواند هفتگی انجام شود وسایل تا پایان عمل نبایستی جمع آوری و خارج شوند.
چند نکته :
- پس از شستشوی هفتگی درصورتي که سيستم تهویه ی هوا وجود نداشته باشد می توان ازاشعه گذاری جهت استریل کردن فضا و قسمت هایی که قابل دسترسی نيست استفاده نمود.
- کليه موارد توسط پرسنل دوره دیده انجام شده و سرپرستار ،اسکراب ، سيرکولر یا جانشين وی باید نظارت داشته باشند.
- برای هر اتاقی بایستی وسایل شستشوی جداگانه استفاده شود همچنين برای قسمتهای مختلف و وسایل هر اتاق نيز بایستی از پارچه ی جداگانه استفاده کرد مثلاً : برای چراغ ، تخت ، کمد و…
مواد ضدعفونی کننده مناسب جهت واشینگ اتاق عمل:
برای این کار لیست محصولات زیر پیشنهاد می شود که میتوانید با مراجعه به هر کدام نحوه استفاده هر یک را مطالعه کنید:
ضدعفونی کننده سطوح بیگوآنید فلش ان
ضدعفونی کننده سطوح جرمی ساید اچ
نحوه استفاده از تی جهت تميزکردن کف اتاق عمل :
تکنیک سطل تمیز و کثیف – دو ظرف را از محلول ضد عفونی کننده آماده شده پر کرده و برچسب تميز روی یکی از ظرف ها و کثيف روی ظرف دیگری نصب میکنيم ، تی مخصوص را به محلول آماده شده در ظرف تميز آغشته کرده و سطوح کف زمين را باحرکت دادن مارپيچی ، تی کشی می کنيم سپس در صورت کثیفی تی آنرا در ظرف کثیف شسته و آبگیری نموده و مجدداً وارد قسمت تميز کرده و دوباره شروع به تی زدن می کنيم تا تمام کف اتاق و زیر ترالی وسایل کاملاً تميز شود.

همچنین جهت آشنایی بیشتر می توانید ویدیو زیر را تماشا کنید.